哮喘是一种复杂的慢性气道炎症性疾病,伴随气道高反应性,通常表现为喘息、呼吸困难、胸闷和咳嗽等症状。随着病理学和病理生理学的不断发展,哮喘的治疗方法也在不断革新。过去,哮喘的治疗多依赖支气管扩张剂来缓解症状,但随着对哮喘机制理解的深入,现代哮喘治疗已经进入了精准治疗的新时代。
哮喘的发病机制
20世纪初,医学界对哮喘的认识几乎局限于“支气管痉挛”这一概念,治疗主要依赖支气管扩张剂。然而,随着对哮喘机制的逐步了解,研究者发现哮喘并非单一机制所致,而是免疫炎症、结构改变、神经调控、屏障受损与微生态失衡等机制相互交织、共同驱动的一种异质性疾病。不同机制主导的患者表现和治疗反应不同,这也促使现代哮喘管理向分型、分层、精准治疗方向发展。
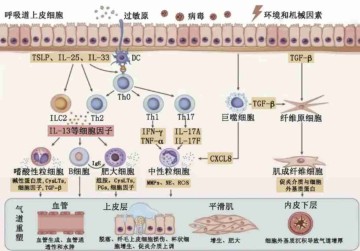
哮喘核心发病机制是免疫炎症反应。其中,2型免疫机制主要由Th2细胞和ILC2主导,产生IL-4、IL-5、IL-13等炎症因子,诱导IgE合成、嗜酸性粒细胞浸润和肥大细胞活化,典型如过敏型哮喘;而非2型机制则以Th1/Th17细胞、中性粒细胞和IL-1β、IL-17等因子为主,常见于污染、病毒感染或肥胖相关的哮喘。
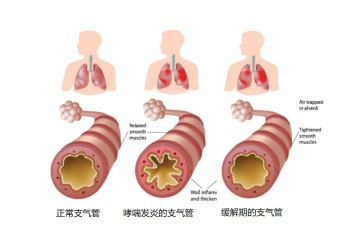
除了免疫炎症外,气道重塑也是哮喘慢性进展的重要机制。长期炎症可导致上皮损伤、平滑肌增生、杯状细胞增多和纤维组织沉积,使气道结构发生不可逆改变,从而加重气道阻塞和高反应性,降低对治疗的敏感性。
神经调节异常在某些亚型哮喘中同样重要。感觉神经和迷走神经兴奋性增强可引发支气管痉挛、咳嗽和分泌增多,神经源性炎症通过释放神经肽参与免疫调控,尤其在咳嗽变异型或难治型哮喘中作用显著。
此外,气道上皮屏障功能障碍和呼吸道/肠道微生态失衡也被认为是哮喘发生的关键环节。上皮屏障破裂可放大外界刺激对免疫系统的影响,而菌群失衡则可通过调控免疫耐受或炎症通路,促进哮喘的发生与加重。
综上所述,哮喘具有复杂的致病机制,了解其多元致病机制是实现精准治疗的基础。
哮喘的治疗发展
第一次变革(1950-1980年)
在这个时期,哮喘被认为是气道的高反应性和支气管痉挛所致,因此支气管扩张剂成为治疗的主要手段。茶碱、麻黄碱、肾上腺素及异丙肾上腺素等药物被广泛使用。然而,这些药物仅能缓解症状,并未从根本上解决气道炎症问题,长期依赖支气管扩张剂导致哮喘死亡率的上升。
第二次变革(1980年代末至2000年初)
通过对哮喘免疫机制的研究,科学家发现哮喘不仅仅是支气管痉挛,而是一种多细胞参与的慢性气道炎症疾病。治疗目标也从单纯的症状控制,转向同时控制症状和气道炎症。此时,吸入性糖皮质激素(ICS)和白三烯受体拮抗剂成为主要治疗药物,能够有效减少气道炎症和症状。
第三次变革(2003年以后)
随着对哮喘异质性及免疫通路的深入了解,哮喘治疗进入精准治疗新时代。特别是靶向生物制剂的出现,使得哮喘的治疗更加个性化和精确。生物制剂如奥马珠单抗(omalizumab)能够特异性地靶向IgE,阻止过敏反应的发生,已成为重度过敏性哮喘的重要治疗选择。之后,针对其他免疫通路的生物制剂陆续上市,进一步改善了重症哮喘的治疗效果。
哮喘的个体化治疗
近年来,随着GINA(全球哮喘防治创议)指南的更新,哮喘的治疗策略逐渐向个体化发展。GINA提出了根据哮喘的免疫表型(如高T2表型和低T2表型)来制定治疗方案。
高T2表型通常伴随IgE增高、FeNO增高及嗜酸性粒细胞增多等生物标记物,主要依赖生物制剂进行治疗;而低T2表型则与免疫通路的不同有关,治疗策略有所不同。
本期内容总结
哮喘是一种由多种细胞和细胞因子参与的慢性气道炎症疾病,其机制复杂,涉及免疫反应、过敏原识别、细胞因子分泌等多个环节。随着对哮喘病理生理的认识不断深入,治疗方法也从单纯的支气管扩张剂使用,发展到如今的吸入性糖皮质激素、生物制剂等多样化治疗。现代哮喘治疗强调个体化治疗和精准治疗,针对不同表型的患者采取不同的治疗策略,从而有效控制症状、减少急性发作,改善患者的生活质量。